Mallet Finger ou doigt en maillet
Télécharger le PdfQu’est-ce qu’un Mallet finger ?
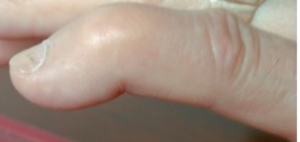
Le Mallet finger est une pathologie traumatique très fréquente. Elle correspond à une chute de la dernière phalange du doigt et une impossibilité de redresser le bout du doigt. Le Mallet finger est du à la rupture du tendon extenseur qui s’insère sur la dernière phalange. Il fait suite à un traumatisme en flexion forcée de la dernière phalange ce qui entraine un étirement puis la rupture du tendon.
Qui est atteint par le Mallet finger ?
Il survient fréquemment en pratique sportive (ballon…) mais aussi lors de gestes anodins quotidiens (faire son lit…).
Comment diagnostiquer un Mallet finger ?
Le traumatisme est en général non douloureux mais vous allez remarquer la déformation qui est typique.
Des radiographies sont nécessaires afin de rechercher une fracture associée.
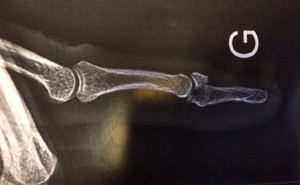
Mallet finger osseux
Attention :
Fumer augmente le risque de complications quelque soit le type d’intervention chirurgicale. Arrêter de fumer 4 semaines avant l’intervention et poursuivre le sevrage au minimum 3 mois après diminue ce risque supplémentaire.
Si vous fumez, parlez-en à votre médecin, votre chirurgien ou votre anesthésiste ou appelez la ligne Tabac-Info-Service au 3989 pour vous aider à réduire les risques et mettre toutes les chances de votre côté.
Comment traiter le Mallet finger ?
Le traitement doit permettre une cicatrisation du tendon. Il faut donc que les 2 extrémités du tendon soient maintenues au contact l’une de l’autre, en permanence.
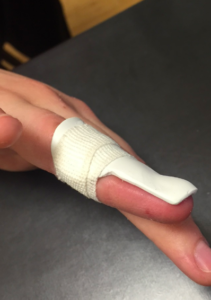
Une attelle immobilise en extension l’articulation de l’extrémité du doigt en laissant libre l’articulation de la racine du doigt. Ce traitement dit « orthopédique » est simple mais contraignant : l’attelle doit être conservée pendant 8 semaines de manière stricte, 24h/24. Elle ne doit jamais être retirée même pour des soins d’hygiène ou parce qu’elle est gênante. La moindre mobilisation en flexion de la dernière phalange peut compromettre la cicatrisation du tendon et donc rendre le traitement inefficace.
Après la période d’immobilisation, l’attelle sera retirée la journée, mais remise la nuit et lors de la pratique d’activités sportives à risque pendant 1 mois.
Le traitement chirurgical est rarement nécessaire mais peut être proposé lorsqu’un gros fragment osseux déplacé est associé à la rupture tendineuse ou en cas d’échec du traitement orthopédique. Plusieurs techniques sont possibles et le chirurgien devra discuter des différentes options thérapeutiques avec vous.
Évolution habituelle
Dans la majorité des cas, l’évolution est favorable avec une récupération quasi-complète de l’extension et de la flexion du doigt. La récupération de la flexion doit se faire de manière progressive sans rééducation afin d’éviter d’abimer la cicatrisation du tendon.
Suivi post-opératoire
Vous serez revu(e) en consultation de contrôle à l’UMPP dans les 2 mois qui suivent la mise en place du traitement. La durée d’arrêt de travail dépendra de votre profession.
Risques et complications
Il peut persister une légère chute résiduelle de la dernière phalange mais sans conséquence sur le fonctionnement du doigt. Le traitement chirurgical ne donne pas de meilleurs résultats que le traitement orthopédique.
La récidive survient si l’immobilisation du doigt n’a pas été strictement appliquée.
Cette fiche d’information a été rédigée par les chirurgiens de l’équipe Urgences Mains Paris Peupliers (UMPP).
Remise durant votre parcours de soins, elle est destinée à vous aider à mieux comprendre l’information délivrée par votre chirurgien. Il vous a expliqué la maladie dont vous souffrez ou dont il doit faire le diagnostic. Il vous a exposé les différentes modalité et alternatives de prise en charge et les conséquences prévisibles en cas de refus de l’acte proposé.
Vous sont exposées ici les raisons de l’acte pratiqué par votre chirurgien, son déroulement, les conséquences habituelles et les risques fréquents ou graves normalement prévisibles ainsi que les conditions du suivi après examen ou interventions.
Ce document, complémentaire de l’information orale que vous avez reçue, vous permet d’avoir une meilleure connaissance de votre pathologie et une prise de décision partagée avec votre chirurgien.
Il vous est recommandé de lire attentivement.
